Содержание
Инфекция вирусного гепатита Е (ВГЕ) среди пациентов с ранее существовавшими заболеванием печени показала высокую летальность. Последствия суперинфекции ВГЕ и вирусного гепатита С (ВГС) до конца не изучены.
Цель этого исследования: оценить связь между наличием антител к ВГЕ, циррозом печени и резистентностью к инсулину.
Методы
В общей сложности, в данное исследование были включены 618 пациентов с хроническим ВГС в трех гепатологических центрах осуществляющих лечение вирусного гепатита в Сан-Паулу, Бразилия. Присутствие анти-ВГЕ IgG оценивали с помощью иммуноферментного анализа (ELISA WANTAI HЕV-IgG).
Врачи отмечают, что связь между гепатитом Е, циррозом печени и резистентностью к инсулину становится все более очевидной. Гепатит Е, вызываемый вирусом, может приводить к воспалению печени, что в свою очередь способствует развитию цирроза. Цирроз, как известно, нарушает нормальные функции печени, включая метаболизм углеводов и жиров, что может привести к инсулинорезистентности.
Исследования показывают, что пациенты с циррозом чаще страдают от метаболических нарушений, включая диабет 2 типа. Врачи подчеркивают важность ранней диагностики и лечения гепатита Е для предотвращения прогрессирования заболевания и развития цирроза. Кроме того, контроль за состоянием печени может помочь в снижении риска инсулинорезистентности, что является важным аспектом комплексного подхода к лечению таких пациентов.

Результаты
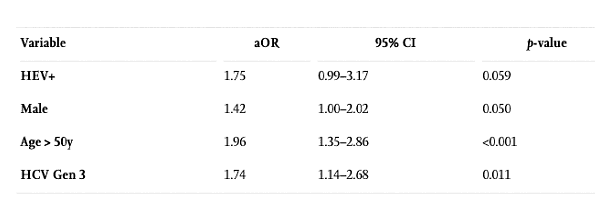
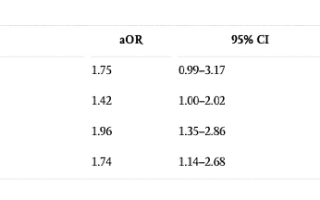
Серопревалентность анти-ВГЕ среди пациентов с циррозом была значительно выше, чем у пациентов без цирроза (13,2% против 8%, OR = 1,74, р = 0,04). Серопозитивность к анти-ВГЕ с поправкой на пол, возраст и генотип ВГС продемонстрировала тенденцию к ассоциации с циррозом печени (OR = 1,75, p = 0,059).
Было установлено, что наличие антител к ВГЕ, с поправкой на возраст, индекс массы тела и цирроз, независимо связано с резистентностью к инсулину (aOR: 4,39; р = 0,045).
Результаты и обсуждение
Это исследование является продолжением нашего предыдущего исследования серопревалентности ВГЕ в Бразилии, в котором было выявлено, что среди пациентов с ВГС распространенность анти-ВГЕ IgG составляет 10,2% (95% ДИ 8,0–12,8%). В настоящем исследовании серопревалентность у пациентов с циррозом была значительно выше, чем у пациентов без цирроза (13,2% против 8%, OR = 1,74, р = 0,04). Это исследование также продемонстрировало независимую связь между реактивным анти-ВГЕ и резистентностью к инсулину после поправки на возраст, ИМТ и цирроз печени (aOR: 4,39; р = 0,045).
При отсутствии лечения хронический ВГС может сохранять свою активность неопределенно долго, в свою очередь, процесс трансформирования фиброза печени в цирроз крайне изменчив, и зависит от множества факторов связанных с пациентом, вирусной активностью и окружающей средой. Среднее время прогрессирования оценивается в 0,133 балла по METAVIR в год. С учетом этой оценки, ожидаемое среднее время развития цирроза печени составляет около 30 лет, при этом у одной трети пациентов не будет цирроза, независимо от длительности течения заболевания. Некоторые факторы связаны с ускоренным прогрессированием фиброза печени, а именно: мужской пол, возраст старше 40 лет, употребление алкоголя, иммуносупрессия, коинфекция HBV, ВИЧ-инфекция, резистентность к инсулину и 3 генотип ВГС.
В соответствии с предыдущими сообщениями, в данном исследовании выявлены более высокие показатели цирроза печени при наличии следующих переменных: возраст старше 50 лет (OR = 2,87; 95% CI 2,00–4,14; p <0,001), мужской пол (OR = 1,43; 95 % ДИ 1,03–1,99; р = 0,029), резистентность к инсулину (ОШ = 3,11; 95% ДИ 1,87–5,16; р <0,001) и 3 генотип ВГС (ОR = 1,83; 95% ДИ 1,21–2,79; р = 0,004). Это исследование также выявило более высокую распространенность цирроза среди пациентов (13,2% против 8,0%) с анти-ВГЕ IgG (OR = 1,74; р = 0,034), что соответствует результатам продемонстрированным для гепатотропных вирусов в предыдущих исследованиях.
После многомерного анализа, с циррозом печени были связаны следующие переменные: возраст, употребление алкоголя, резистентность к инсулину и 3 генотип ВГС. В окончательной модели не остался фактор анти-ВГЕ, вероятно, потому что 56% (346/618) случаев не были учтены в многомерном анализе, так как два из участвующих центров собрали информацию только о резистентности к инсулину и злоупотреблению алкоголем. Окончательная модель включала в себя 267 случаев, из которых 124 (46%) были цирротическими и 143 (54%) не цирротическими, и только 20 случаев были положительными в отношении ВГЕ IgG.
Результаты регрессивной модели, исключая независимые переменные инсулинорезистентности и злоупотребления алкоголем, показаны в таблице 1. Результаты модели с исключением 78 случаев из-за отсутствия данных (13% размера выборки), демонстрирует четкую тенденцию к ассоциации анти-ВГЕ и цирроза печени (aOR = 1,75; 95% ДИ = 0,99–3,17; р = 0,059).
В нескольких исследованиях оценивалось влияние ВГЕ на пациентов с хроническим ВГС. Mellgren обнаружили значительное различие серопревалентности ВГЕ у пациентов с ВГС при сравнении групп с выраженным фиброзом печени (38%) и отсутствием значительного фиброза (24%), OR = 1,97 и p = 0,029. В отличие от данного исследования, значительный фиброз рассматривался при наличии одного из следующих критериев: плотность печени по данным эластометрии ≥7 кПа, степень фиброза ≥F2 или значение APRI ≥0,8 в отсутствие двух других критериев. Установленная разница не была подтверждена многомерным анализом из-за сильного влияния возрастной переменной. Возможно, отсутствие разницы объясняется малым числом объектов исследования — всего 204 случая. С другой стороны, Kyvernitakis, оценивая 115 пациентов с ВГС, обнаружили независимую связь между серопозитивностью ВГЕ IgG и циррозом печени (aOR = 4,1; p = 0,032).
По аналогии, исследование «случай-контроль» среди пациентов с хронической инфекцией HBV продемонстрировало большую серопревалентность ВГЕ у пациентов с циррозом печени по сравнению с пациентами без цирроза. Среди пациентов с циррозом также наблюдалась более высокая серопревалентность в группе со значением В/С по шкале Чайлд-Пью, по сравнению с группой пациентов, тяжесть цирроза которых оценивалась в качестве класса А по этой же шкале. Ввиду низкого числа пациентов с классом B/C (менее 10% выборки) в данном исследовании было невозможно оценить влияние ВГЕ на стадия цирроза печени. Стоит заметить, предыдущие исследования также продемонстрировали высокий риск негативного исхода при совместной инфекции ВГА или ВГВ у пациентов с ВГС. Таким образом, показания к проведению иммунизации к ВГА и ВГВ является важным частью работы по снижению риска отдаленных последствий и негативного исхода.
Кроме того, была выявлена высокая летальность при инфецировании 1 генотипом ВГЕ среди пациентов с циррозом (70% в течении 12 месяцев) и ВГС. Однако текущее руководство по лечению ВГС не рекомендует рутинное серологическое исследование направленные на выявление ВГЕ и принятие специальных профилактических мер. К сожалению, вакцина против ВГЕ лицензирована для использования только в Китае с 2011 года. Рандомизированное плацебо-контролируемое исследование 3 фазы с участием 112 604 субъектов оценило эффективность рекомбинантной вакцины против ВГЕ (Hecolin®) в режиме трехкратного введения (0, 1 и 6 месяц) с последующим наблюдением в течение 4,5 лет, на уровне 86,8% с частотой нежелательных явлений аналогичной группе плацебо. Другая вакцина, разработанная лабораторией Glaxo Smith Kline, с доказанной эффективностью более 95%, была отозвана с рынка собственным решением лаборатории (2007 год), несмотря на явную тенденцию к широкому распространению ВГЕ в Соединенных Штатах.
После исследования и всестороннего анализа данных, собранных для настоящего исследования, было обнаружено, что серопревалентность ВГЕ среди пациентов с инсулинорезистентностью значительно выше (10,2% против 2,8%; OR = 3,47; p = 0,06), мы решили расширить изучаемую сферу, выполнив многомерный анализ, включающий все переменные, которые также могут быть зависимо связаны с инсулинорезистентностью. Переменными, независимо ассоциированными с инсулинорезистентностью, были: положительное определение антител к ВГЕ (aOR = 4,39; p = 0,045), цирроз печени (aOR = 3,04; p <0,001), избыточный вес (aOR = 4,58; p <0,001) и отсутствие ВИЧ (aOR = 12,1; р <0,01). Это исследование также выявило более высокую долю пациентов с гликемией натощак ≥126 мг / дл среди пациентов с сероположительной реакцией на ВГЕ (20,5% против 11,9%, р = 0,130), как показано в таблице 2.
В нескольких исследованиях
сообщалось о связи между гепатропными вирусами, инсулинорезистентностью и
метаболическим синдромом, что особенно выражено для ВГС, который указывается
многими авторами в качестве значительного фактора риска вышеупомянутых
внепеченочных проявлений. Механизмы, с помощью которых ВГС вызывает
резистентность к инсулину, не совсем поняты, но, безусловно, имеют множество
прямых и непрямых физиопатологических путей, а сама инсулинрезистентность может
способствовать прогрессированию фиброза, что также приводит к ухудшению течения
метаболического синдрома, что замыкает порочный круг. О связи между ВГЕ и
резистентностью к инсулину ранее не сообщалось, хотя данные, полученные о связи
других гепатотропных вирусов, по образу и подобию, позволяют предположить, что
ВГЕ также может приводить к инсулинрезистентности и метаболическому синдрому.
Необходимы дальнейшее изучение вопроса для понимания связи обнаруженной в
данном исследовании.
Гепатит Е, цирроз и резистентность к инсулину — это три состояния, которые, на первый взгляд, могут показаться не связанными. Однако исследования показывают, что между ними существует определённая связь. Люди, страдающие от гепатита Е, могут столкнуться с повышенным риском развития цирроза печени, что, в свою очередь, влияет на метаболизм и может привести к инсулиновой резистентности. Это состояние характеризуется снижением чувствительности клеток к инсулину, что может способствовать развитию диабета 2 типа. Многие пациенты отмечают, что после перенесённого гепатита Е у них ухудшилось общее состояние здоровья, и они стали более подвержены метаболическим нарушениям. Важно, чтобы врачи учитывали эти взаимосвязи при диагностике и лечении, а также информировали пациентов о возможных рисках и необходимости регулярного мониторинга состояния печени и уровня сахара в крови.
Источник:
Previous hepatitis E virus infection, cirrhosis and insulin resistance
in patients with chronic hepatitis C
The Brazilian Journal of Infectious Diseases, 02 March 2019
doi.org/10.1016/j.bjid.2019.02.002
Коллектив авторов:
- Guilherme Bricks, Jorge Figueiredo Senise, Henrique Pott-Jr
- Universidade Federal de São Paulo, Divisão de Doenças Infeccionsas, Departamento de Medicina, São Paulo, SP, Brazil
- Hospital de Transplantes Euryclides de Jesus Zerbini, São Paulo, SP, Brazil
- Instituto de Vacinação e Infectologia de Piracicaba, Piracicaba, SP, Brazil
Вопрос-ответ

Может ли цирроз печени вызывать инсулинорезистентность?
Сделан вывод о том, что цирроз печени снижает чувствительность к инсулину и максимальное использование глюкозы клетками. Снижение утилизации глюкозы обусловлено нарушением её хранения.
Как инсулинорезистентность влияет на печень?
2), первым из которых является инсулинорезистентность (ИР). Гиперинсулинемия, вызванная ИР, приводит к избыточному липогенезу de novo в печени и нарушенному ингибированию липолиза в жировой ткани, что, в свою очередь, влечет за собой избыточное поступление свободных жирных кислот из жировой ткани в печень.
Какая самая частая причина развития хронического гепатита и цирроза печени?
Наиболее частыми причинами развития цирроза печени признаются злоупотребление алкоголем (40-80%) и вирусные гепатиты (30-40%). А соединение этих двух причин в алкогольно-вирусный цирроз печени — практически верный путь к скорой гибели.
Советы
СОВЕТ №1
Следите за своим питанием. Употребление здоровой пищи, богатой клетчаткой, витаминами и минералами, может помочь поддерживать здоровье печени и снизить риск развития цирроза. Избегайте жирной и жареной пищи, а также продуктов с высоким содержанием сахара.
СОВЕТ №2
Регулярно проходите медицинские обследования. Раннее выявление гепатита Е и других заболеваний печени может значительно улучшить прогноз и предотвратить развитие цирроза. Обсуждайте с врачом необходимость тестирования на вирусные гепатиты, особенно если вы находитесь в группе риска.
СОВЕТ №3
Управляйте уровнем стресса. Хронический стресс может негативно влиять на здоровье печени и способствовать развитию инсулинорезистентности. Практикуйте методы релаксации, такие как медитация, йога или физическая активность, чтобы поддерживать психоэмоциональное здоровье.
СОВЕТ №4
Избегайте злоупотребления алкоголем. Алкоголь может усугубить состояние печени и увеличить риск развития цирроза. Если у вас есть проблемы с печенью или вы подвержены риску, лучше полностью отказаться от алкоголя или ограничить его потребление.